



中国非公立医疗机构协会是由依法获得医疗机构执业许可的非公立医疗机构、相关企事业单位和社会团体等有关组织和个人自愿结成的全国性、行业性、非营利性社会组织。更多>>
中国非公立医疗机构协会妇产科专委会系列讲座笔记:“错位竞争”之医疗服务模式差异化

本文由空中讲坛小组根据3月27日非公妇儿系列讲座直播课程整理完成
空中讲坛 系列讲座
段涛教授在第一讲中为战略差异化做了锚定,第二讲开启战术差异化系列,本期聚焦错位竞争之产儿科连续性医疗服务。本文对课程要点进行了梳理和提炼。
段涛教授再谈差异化:医疗技术和服务的错位竞争
刘江勤主任:生命是一个连续的过程
俞志凌主任:围产期生态链的案例分享
“我辈”问与答
嘉宾寄语
如果流失率比较高的话,说明两个问题:
产儿科要衔接,应该怎么做呢?
要相互延伸。产科向新生儿科延伸容易理解,但同时新生儿科也要向产科延伸,要提早介入跟孕产妇建立了解和认知。
要相互交叉。比如儿科医生跟产科医生一起和孕期的准妈妈见面。孕产妇的每个环节我们都要有医生在线,不能失联。
要到店和到家。这是引用电商的说法。孕产妇到医院生孩子的时候是到店,回家之后产科医生和儿科医生还能够跟她在线联系,保持沟通,这叫到家。
通过相互延伸和相互交叉,这个客户就是产科、新生儿科、儿科儿保共有的,大家不需要再各自为政另外花钱花力气到市场上去获客了,这样就能协同形成竞争优势。
同时,这样做也能够和公立医院形成差异化竞争。公立医院的病人基数太大,无论是产科还是儿科医生,能够用在病患身上的时间有限,患者满意度很难提高。如果非公立医疗机构能够做好产科、新生儿科、儿科儿保之间的信任衔接,我们就能筑起护城河、防火墙,就能实现连续性医疗服务的差异化竞争、错位竞争。
就学科分布而言,相信大家都熟知,怀孕期间产科负责,出生以后新生儿科接手,各有领域和分工。而作为医生,不应只单纯为病人提供医疗服务,更多的还需要去体会家长以及病患家庭的需求。
曾经有一件发生在母婴同室的医疗纠纷,让我一直记忆犹新。当时我认为孩子出事情是发生在母婴同室期间,不属于我们新生儿科管;但是我们的分管副院长告诉我,在一妇婴生产的所有孩子,新生儿科都得负责。我那时候很不服气,后来想想其实很有道理。孩子从在胎儿期、新生儿期、婴儿期、到幼儿期,这些阶段都是不能割裂的,需要我们连贯性的照护。孕产妇也一样,怀孕期间和分娩之后,都是一个连续的过程。
如图所示,这是我们科室的一个基本架构:
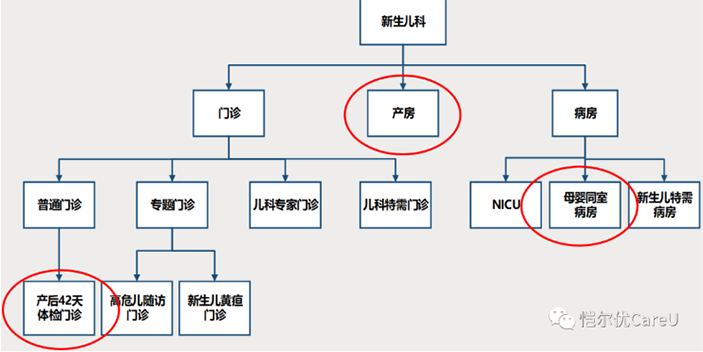
产房:产妇分娩的时候,很多情况下都是有新生儿科医生直接参与其中的,新生儿复苏基本都是由新生儿科医生来操作。
母婴同室:每天我们都有新生儿科医生到母婴同室去查看孩子,大部分对新生儿疾病的观察需要由新生儿科的医生来完成。
产后42天门诊:产妇会带着孩子来做检查,这其中有很多的内容是需要产科和儿科来共同衔接和管理的。
从医院运营的角度来讲,为了提高效率,为了更好的实施临床管理,会把学科划分得很细致。有产科、儿科、儿童保健、新生儿等,还有很多亚专科,比如产科的胎盘、妊高症、胎儿医学等的亚专科。这样容易产生一个问题,即学科和亚专科之间,甚至亚专科彼此之间存在鸿沟,有割裂。并不是说细分亚专科不好,事实上亚专科一定是被需要的。只是不能忘了我们的服务对象是一个整体,是一个人,或者是背后的家庭。换句话说,当我们提供医疗服务的时候,思考的不应仅仅是某一个亚专科或某一专病的问题,我们需要去理解这个人、这个家庭到底希望从我们这里、从医院这里获得什么?
从我的角度来理解,在整个医疗行业里面,妇产科医院有一个非常好的优势,就是生孩子不是生病,它是一件喜事。我们产科和儿科其实是为刚刚获得新生命的的家庭起到保驾护航的作用。对家庭而言,顺顺利利的把孩子生下来最重要,所以安全是第一位的需要。第二个需求是良好的体验,生产孕育的整个过程都需要我们提供高品质连续性的医疗服务。第三是对支持的需求,不仅是医疗技术的支持,还有服务、心理等方面的需要。
在接下来我举两个案例,是我们曾经遇到过的困难和采取的产儿科连续性医疗服务的应对措施。
根据美国儿科协会关于CAM的治疗建议,如果妈妈是绒毛膜羊膜炎,那么孩子是需要抽血培养,用广谱抗菌素观察48小时,如果血培养阴性的,就出院回到妈妈那里去;如果是阳性或者有症状,就收住进新生儿病房。这个流程相信大家都能理解,但如果我们来看看实际操作的情况,就会发现有些医院并不是完全依此执行。如果抽血培养呈阳性就要收入院,大家要想一想,这个数量会有多大?因为羊绒炎的患病比例是4%~8%。我们医院一年的分娩量是3万,按照5%的得病率来计算,就是1500个孩子,也就是说光这个CAM的孩子就有1500名需要住到新生儿病房去。但是这里面真正有多少是败血症呢?败血症的发生率实质上是1/1000,即1500个孩子中间可能会有30个是有这个问题,也就是1/50。为了这1/50,需要把1500个孩子收入到新生儿病房去,这个量真的是非常庞大,所以这个问题困扰我很长时间。
我们从2018年下半年开始,就决定所有的孩子还是要收入院,因为保障他们的安全是最重要的。即使克服一切困难把孩子全都收入院,还要面对接下来进行筛查的问题。筛查要用抗菌素,孩子使用的抗菌素越多,发生不良结局的风险就逐步增高。我们需要在羊绒炎的筛查和控制抗菌素的使用带来严重感染风险中间取得一个平衡。如何平衡一直是比较难做的,包括现在美国也有很多不同的做法。文献有报道,最终确诊有问题的孩子,在胎儿期时母亲会有相应的高体温等特征。
这引发我们一个思考:为了更精准地去发现有问题的孩子,单纯依靠新生儿科的医生是远远不够的,我们需要向产科延伸。把孩子母亲在生产前这段孕期管理结合起来,对那些高危的特征,我们需要做连贯性的识别发现。及早并准确的确诊有问题的孩子,其他那些低危的孩子,就可以让其母婴同室,这样这个家庭就能得到一个良好的医疗服务体验。
相信大家很熟悉,没有人会认为产前糖皮质激素不重要。新生儿科医生会非常关心产前糖皮质激素的使用,是因为它能够很好的降低新生儿的死亡率和减少并发症,从而让新生儿的管理更加有效。但是当我们来看实际使用数据的时候,会惊讶的发现34周以前的产妇接受产前糖皮质激素的比例只有53%,剩下那47%为什么没有使用?美国的一个报道显示,加利福利亚区域孕妇糖皮质激素使用率接近90%。
给产妇使用糖皮质激素不是件困难的事情,但是为什么会有那么多缺失呢?这值得我们去思考。产科和儿科,或者叫围产,需要互相携手,需要保持良好的沟通交流和共同的临床判断,才能够更好的解决这类问题。
比如分娩前会诊,特别是对一些高危分娩,儿科医生需要到产房里去会诊。儿科医生在怀孕期间就参与进去,获得产妇及其家庭的认可和信任,后续他们才能够放心的把孩子交给我们儿科医生。这是一个心理建设的过程,是产儿科延续性服务不可或缺的部分。
比如说延迟结扎脐带,需要产科和儿科互相的配合,才能够更好的保障产妇和孩子的安全。
举这些例子是想用事实说明,产科和儿科不是截然分隔的两个科室,彼此之间是交叉的,是要相互支持的。只有这样,才能真正提供以患者为中心的优质医疗服务,孕产妇及其家庭才会认可我们的医疗机构。
这里想特别强调一下安全保障的重要性,给大家举一个关于新生儿复苏的例子。新生儿复苏在我们医院基本上都是由新生儿科医生来完成的,但事实上在很多的医院,特别是小型医院,儿科医生只有一两位,没有办法保证每一次分娩都能在场。怎么办?这时候就需要所有的产房人员,产科医生、助产士、麻醉科医生、护士等,都接受新生儿复苏培训,只有这样才能够确保新生儿的安全。
我做过很多实地调研,国内目前这类培训远远不够,一是数量不够,二是培训技术不到位。大部分的培训都是讲座式,几十个人,甚至一两百人坐在会堂里面,放放幻灯片,口述一下复苏流程。这样的培训起到的效果非常有限。
我们现阶段采用了模拟实训的方法,即科恩六步法:
ANALYSIS复苏环境调研
STRATEGYSTRUCTURE理论测试
EDUCATIONALOBJECTIVES自我测评
TECHINGMETHODS EXAMINATIONS操作流程考核
IMPLEMENTATION团队训练
EVALUATIONFEEDBACK指南解读
新生儿复苏抢救,谁来领导这个团队,团队如何来建设,如何进行规划,如何规范责任划分等等,这些都需要通过严谨完整的实训进行规范,才能最终保障产房的安全。希望每一个产房都能够完全的掌握新生儿复苏的技术,组成一个良好的抢救团队,形成一个抢救的规范。
我们花了很大的力气做连续性医疗服务这件事情,取得了一些进步,但事实上还远远不够。我们努力把原来以医生和医院为中心的模式,转变为以家庭、以孕产妇、以孩子为中心的模式,以他们的需求为核心来构建我们服务的方式,这要求我们持之以恒不断地去改进。良好的组织结构和良好的运营管理,形成规范,形成文化,有了这些的积淀,才能最终产生好的口碑,产生良性循环。
产科和儿科之间是固有的上下游关系,围产期是覆盖上下游的生态链。我之前工作的沈阳盛京医院,从以产儿为重点学科的专科医院,扩展到内外妇儿各个学科全面发展的综合性医院,突破了原有的单纯以围产为中心的生态链,扩大成为一个更大的生态链。我原来是盛京医院的新生儿科病房主任,从公立医院出来以后,现在就任非公立妇儿医院的医疗总监兼儿科主任。我想通过三个话题来跟大家分享一下三年来角色改变的一些感受,这三个话题是:如何想到,如何做到,如何得到。
IDEA 如何想到
1988年的时候,我们就已经建立了中华围产学会这样一个学术委员会,我曾经作为中华围产的青年委员,熟悉了整个围产中产儿相互协作的模式。在公立医院的时候,要形成围产的生态链,难度还是很大的。产科和儿科之间是有壁垒的,是两个独立的科室。比如血氧保护度的监测,涉及到不同科室的管理,责权利的归属,以及维护的问题。
ACHIEVE 如何做到
Who& When
首先定位服务的人群。以往国内的围产期定义是从孕二十八周到产后七天,国际上很多发达国家把围产期定义为孕二十周到产后二十八天,现在我们也按照后者的定义来精准定位服务的人群。
Where & What & How
人员梯队的建设非常重要,岗位职责的明确也是很重要。我们以人为本做出发点,设计了很多的标准化流程,并通过PDCA、RCA这类科学化的管理工具,不断完善这些流程。
一体化的管理模式。不管是产前、产时,还是产后,儿科和产科的安全问题,是我们特别在意的。一次恶性事故,可能给整个医院造成巨大的损失和严重的负面影响,所以必须特别关注。
GAIN 如何得到
以前在公立医院的时候,作为新生儿科医生,我们总是不断的在挑战自己去治疗更早产的孩子,治疗更危重的孩子。来到非公立医院以后,随着角色的转变,使我改变了之前的一些医疗思维模式,开始更多的思考怎么做客户粘性管理。用上医治未病的理念,我们对孕产妇及其家庭进行健康教育。儿保科就发挥这样的作用,通过一些健康宣教、预约提醒、跟踪指导、社群答疑等方法,增加和客户之间的互动。
和公立大医院比技术力量,非公很难比的过,那就换个思路:与其更好,不如不同。当然了,和别人比,要比不同;和自己比,还是要做得更好。我们通过产儿科结合,扩大自己的围产生态链。作为上游,产科给儿科导入客流;作为下游,新生儿科/儿科为产科提供更完整的保障。这些做好了,才能够形成信任、口碑、发展的良性循环,就是真正的得到了。
主持人沈奕青:第一个问题请教段涛教授,您是一妇婴连续性医疗服务的倡导者和实践者,对比公立医院和非公立医院,科室设置、专科侧重和服务模式有什么不同之处?
从医疗本质而言,私立公立是没什么区别的,都得把病看好,把问题解决。不同的是所谓的业务模式和商业模式。公立医院以效率为中心,以医生为核心。医生时间有限,病人数量无限。怎么办,那就医生不动,其他人统统围着医生转。对患者来说,这其实是非常不好的体验。在非公立医疗机构,虽然同样是要治病,要解决问题,我们可以把跟患者的关系进行重构。重构就是要分拆要素,要以患者的需求为核心,调整服务流程的安排。要让病人坐着不动,医务人员都围绕着他/她转。
这样的专业服务在公立医院是没法做得到的,但私立机构可以。在公立医院我们曾经尝试过以患者为中心,以安全质量为中心,以技术为驱动,但实际执行起来难度很大,这受限于其固有的业务模式和商业模式。在私立的医疗机构,我们有足够的人力空间、环境空间去做服务流程的调整。在做的过程当中,不是简单的复制公立医院的东西,更不是说服务就是微笑。诊前、诊中、诊后的病患管理,其实非常重要。患者要的不仅是开心,更需要的是放心。所以非公立医疗机构一定要把专业精神和专业素养做到位。让患者安心又开心,这是我们要做的就医流程重构。
刘江勤主任:
主持人沈奕青:段教授,非公立医疗机构协会妇产科专业委员会,可以协助组织模拟实训这类培训吗?
俞志凌主任:
俞志凌主任:
